Indice
Cos’è il forame ovale pervio?
Il forame ovale pervio (FOP) è una condizione estremamente frequente in età adulta (circa 25% della popolazione). Il riscontro è spesso occasionale; tuttavia, in una piccola quota di pazienti è possibile lo sviluppo di fenomeni di embolia paradossa con conseguenti eventi ischemici cerebrali sintomatici, in seguito ai quali si scopre la presenza di un FOP.
Tale fenomeno è legato al passaggio improprio di piccoli materiali trombotici, gassosi o di altra natura dalle porzioni destre a quelle sinistre cardiache con conseguente immissione nel circolo sistemico.
In tale gruppo di pazienti, la chiusura percutanea del forame ovale è indicata per evitare eventuali recidive dei fenomeni ischemici cerebrali.
Chiusura percutanea del forame ovale: perchè?
In alcuni pazienti con evento ischemico cerebrale accade che non si identifichino le più comuni cause responsabili di tale evento (fibrillazione atriale, ateromasia carotidea, trombi intra-cardiaci, ecc.).
In tali circostanze, il forame ovale può essere considerato un fattore di rischio per l’ischemia cerebrale, rappresentando una sorta di “porta” (comunicazione) tra sistema venoso e sistema arterioso.
Lo sviluppo di trombi a livello del sistema venoso e la loro migrazione dalle vene superficiali e profonde (ove comunemente si formano) è il primum movens di tale processo. Questi emboli infatti, possono attraversare il forame ovale giungendo a livello del sistema arterioso con conseguenti eventi ischemici (soprattutto a livello cerebrale).
La chiusura percutanea permette di chiudere questa “porta” evitando che gli emboli possano passare dal sistema venoso al sistema arterioso. L’obiettivo di tale strategia non è la risoluzione dei danni cerebrali che possono a volte residuare ma evitare nuovi episodi di eventi ischemici cerebrali.
La chiusura percutanea del forame ovale ha un ruolo preventivo (non terapeutico), con l’obiettivo di eliminare un fattore di rischio per nuove recidive di attacchi ischemici transitori o ictus.
Pillole di Cardiologia Oggi
Nei pazienti anziani, lo sviluppo di trombi a livello del sistema venoso è estremamente frequente. Più raro, è lo sviluppo di trombi venosi in pazienti giovani; tuttavia, tale circostanza non è impossibile, e spesso si correla ad una trombofilia (ovvero una predisposizione genetica a formare trombi).
Per tale motivo, pur non rientrando nella gestione dei pazienti con forame ovale, può essere utile effettuare uno “screening trombofilico” per inquadrare il profilo di rischio di tali pazienti.

Chiusura percutanea del forame ovale: quando?
La ricerca di un forame ovale pervio dovrebbe essere effettuata in tutti i pazienti che presentano eventi ischemici tromboembolici a livello del circolo arterioso senza una causa apparente.
Il distretto maggiormente interessato è il sistema nervoso centrale. Per questi pazienti si consiglia di effettuare un’attenta ricerca di tutte le possibili cause di un evento ischemico cerebrale.
L’ elettrocardiogramma a riposo, accompagnato successivamente da un holter-ECG nelle 24h (che può essere anche prolungato fino a 72h), permette di ricercare un’eventuale fibrillazione atriale potenzialmente responsabile di un evento ischemico cerebrale.
L’ecocardiogramma colorDoppler consente di escludere eventuali trombi o difetti intracardiaci; mentre, l’ecoDoppler dei tronchi sovra-aortici (TSA) consente di evidenziare la presenza di placche a livello delle arterie carotidee.
Se tali esami preliminari dovessero risultare negativi, la ricerca del forame ovale risulta essere il passo successivo del nostro inquadramento diagnostico.
L’ecodoppler trans-cranico è l’esame più sensibile e specifico per confermare o escludere la presenza di un forame ovale pervio; tuttavia, in alcuni casi si preferisce l’ecocardiogramma trans-esofageo per ottenere dettagli anatomici potenzialmente utili per pianificare la procedura di chiusura percutanea.
Nel caso in cui i precedenti esami dovessero confermare la presenza di un forame ovale pervio vi può essere indicazione alla chiusura.
In letteratura scientifica, esistono oramai evidenze consolidate riguardo i benefici della chiusura percutanea nei pazienti con età compresa tra i 18 ed i 65 anni. Tutti i più recenti studi che hanno messo a confronto la terapia medica (antiaggregante e/o anticoagulante) con la chiusura percutanea hanno dimostrato una significativa superiorità della chiusura percutanea nel prevenire recidive di eventi ischemici cerebrali rispetto alla sola terapia medica.
I pazienti pediatrici (<18 anni) sono sempre stati esclusi dagli studi sulla chiusura percutanea del forame ovale (per la difficoltà di includere pazienti pediatrici negli studi scientifici per motivi etici).
La chiusura percutanea sembra essere una valida opzione terapeutica anche (e probabilmente soprattutto) nei pazienti pediatrici che sviluppano un evento ischemico cerebrale.
Nei pazienti >65 anni con ictus criptogenetico e forame ovale pervio, dato l’elevato rischio di fibrillazione atriale (che è la causa più frequente di ictus cerebrale), si consiglia di effettuare uno screening mediante loop recorder impiantabile (LRI) per circa 6 mesi, per escludere con maggiore certezza una fibrillazione atriale parossistica.
In caso di negatività del LRI, la chiusura percutanea può essere presa in considerazione, soprattutto nei pazienti che presentano elementi che definiscono il forame ovale come ad “alto rischio” di eventi ischemici cerebrali: aneurisma del setto interatriale, shunt moderato-severo, ipermobilità del setto, concomitante embolia polmonare o trombosi venosa profonda.


Come si effettua la chiusura percutanea del forame ovale pervio?
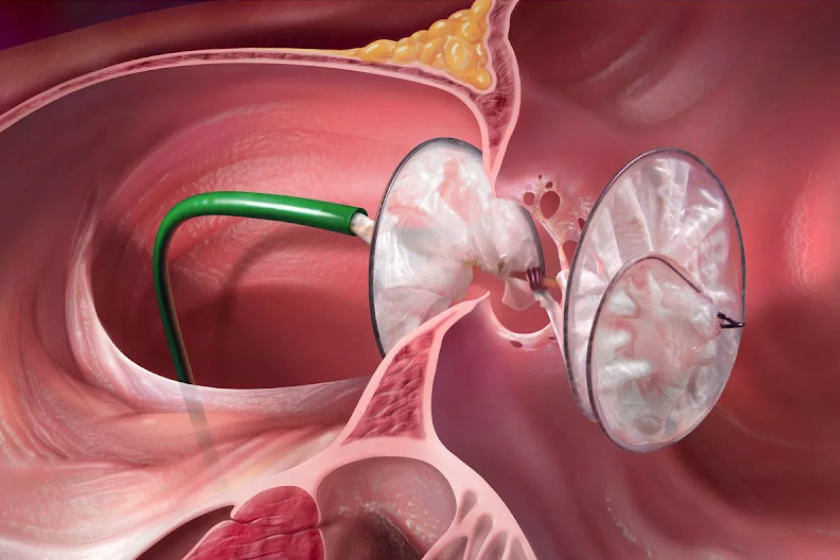
La chiusura percutanea del forame ovale pervio è una procedura invasiva in cui delle specifiche protesi (chiamate anche device) vengono impiantate per ottenere una completa occlusione di questa comunicazione.
La procedura viene effettuata in anestesia generale mediante monitoraggio con ecocardiogramma trans-esofageo. In alternativa, può essere effettuata a paziente sveglio utilizzando l’ecocardiogramma intra-cardiaco.
L’accesso vascolare viene ottenuto pungendo una vena femorale (destra o sinistra) a livello della regione inguinale. Usando dei cateteri si arriva fino in atrio destro e si attraversa il tunnel del forame ovale posizionando il catetere in atrio sinistro (precisamente a livello di una vena polmonare, preferenzialmente la vena polmonare superiore sinistra).
La maggior parte degli operatori sceglie la protesi da impiantare osservando l’entità dell’apertura del forame ovale una volta attraversato dal catetere (cosiddetto sollevamento della membrana della fossa ovale).
In alcune circostanze, può essere utile gonfiare un pallone da sizing all’interno del forame ovale per capire la sua capacità di allargamento. Una volta valutata in modo ottimale l’anatomia del forame ovale, si procede all’impianto della protesi scelta.
Attualmente, i recenti studi scientifici hanno dimostrato una riduzione significativa del numero di recidive di eventi ischemici cerebrali dopo la chiusura percutanea soltanto per due tipi di protesi: i devices Amplatzer (Amplatzer PFO Occluder device, Amplatzer Septal Occluder device ed Amplatzer Cribriform Occluder device) ed il Gore Cardioform Septal Occluder device. I device Amplatzer sono costituiti totalmente in nitinol (miscela di nickel e titanio), mentre il device Gore Cardioform Septal Occluder presenta una rete di nitinol completamente rivestita esternamente da una membrana di PTFE.
Per tale motivo, quest’ultima protesi è di solito preferita nei pazienti che riferiscono allergia al nickel.
Pur avendo aspetti e caratteristiche diverse, le due protesi hanno struttura molto simile, essendo entrambe costituite da: un disco sinistro, una porzione centrale (che può essere più o meno larga in base al tipo di protesi) ed un disco destro.
L’impianto avviene aprendo prima il disco sinistro all’interno dell’atrio sinistro. Questo viene trascinato fino al tunnel del forame ovale, ed una volta agganciato, viene liberato il disco destro in atrio destro.
In questo modo la protesi “schiaccia” il tunnel del forame ovale (“effetto sandwich”) determinandone la chiusura. In questo momento, la protesi è ancora ben agganciata al suo sistema di trasporto e può quindi, essere catturata qualora il posizionamento dovesse sembrare inadeguato o non ottimale. Se, al contrario, la protesi dovesse essere in buona posizione, potrebbe essere facilmente e definitivamente rilasciata.
In circa il 25% dei casi, è possibile imbattersi in un forame ovale con “anatomia complessa” ed in tali circostanze la chiusura si rende di più difficile esecuzione. Fenestrazioni accessorie, setti interatriali aneurismatici, ipertrofia lipomatosa del setto interatriale, tunnel lunghi e rigidi sono tutte caratteristiche che rendono complessa la procedura percutanea.
Per tale motivo, si raccomanda di effettuare la chiusura percutanea del forame ovale in centri con esperienza e pronti a fronteggiare la chiusura anche delle non rare “anatomie complesse”.
Dopo la procedura, il paziente viene risvegliato dall’anestesia generale. Un piccolo palloncino compressivo viene gonfiato al di sopra della regione inguinale ove è stata punta la vena femorale utilizzata come sito di accesso vascolare.
Tale palloncino viene mantenuto gonfio per circa 24h.
Alcune raccomandazioni post-procedura:
- Nessuna precauzione specifica deve essere messa in atto nell’immediato post-procedura.
- L’allettamento per circa 24h con immobilizzazione dell’arto inferiore dove è stato reperito l’accesso vascolare è l’unica precauzione da prendere per evitare eventuali sanguinamenti indesiderati a livello del sito di accesso.
- Subito dopo la dimissione, il paziente può riprendere una vita regolare, con tanto di attività fisica. L’unica precauzione è quella di evitare eventuali sport di contatto per i primi 3-6 mesi dopo la procedura.
- Una terapia con due farmaci antiaggreganti è raccomandata per i primi 6 mesi (clopidogrel e aspirina). Superata tale fase, un singolo antiaggregante (di solito aspirina) dovrebbe essere continuato fino a 5 anni dalla procedura.
- Ad un anno di distanza dalla procedura, viene di solito ripetuto l’ecodoppler trans-cranico per confermare la completa chiusura del forame ovale.
Rischi e complicazioni
Le complicanze procedurali sono rare (2-4% dei casi) e di solito interessano il sito di accesso (fistole, ematomi, ecc.).
Le complicanze più importanti sebbene estremamente rare (0.2% dei casi) sono: la lesione di qualche struttura cardiaca (auricola, vene polmonari, ecc.), lo sviluppo di trombi sui dischi del device e l’embolizzazione della protesi.
In quest’ultima circostanza, di solito la protesi viene recuperata nella maggior parte dei casi stesso per via percutanea; tuttavia, in una bassissima percentuale di casi, il recupero percutaneo fallisce e si rende necessario un intervento chirurgico per rimuovere la protesi embolizzata.
Recentemente, è stato sviluppato un nuovo sistema di chiusura del forame ovale con dei punti di sutura effettuati sempre attraverso un approccio percutaneo, evitando in tal modo l’impianto di una protesi.
Tale procedura può essere effettuata a paziente sveglio, utilizzando l’ecocardiogramma trans-toracico per il monitoraggio della procedura; tuttavia, tale tecnica sembra essere limitata solo a forami ovali con specifiche e limitate caratteristiche anatomiche.

Figura 1. Valutazione della capacità distensiva del forame ovale mediante utilizzo di un pallone da sizing AGA.

Figura 2. Chiusura percutanea di un forame ovale pervio con anatomia complesso (presenza di una fenestrazione accessoria) che ha reso necessario l’impianto di due protesi Amplatzer.
Conclusioni
La chiusura percutanea del forame ovale è una tecnica attualmente diffusa e consolidata. E’ indicata nei pazienti con forame ovale che sviluppano un evento ischemico cerebrale “sine causa”.
E’ una procedura a basso rischio ma deve essere effettuata presso centri con esperienza specifica nel campo sia per minimizzare i rischi di complicanze sia per fronteggiare eventuali casi con anatomie complesse.
L’impianto di un device per la chiusura del forame è la procedura con maggiori evidenze scientifiche a supporto; tuttavia, si sta sviluppando recentemente una tecnica di chiusura senza device attraverso l’effettuazione percutanea di una sutura diretta.
La procedura, se efficace e conclusa senza complicanze, è definitiva e non sono necessari altri interventi invasivi durante il follow-up.
Contatta l’esperto in merito a questo argomento.
Dott. Mario Giordano
Cardiologo Emodinamista Pediatrico, esperto nel trattamento percutaneo delle cardiopatie congenite
UOC Cardiologia ed UTIC pediatrica
Ospedale Monaldi – Università degli studi della Campania “Luigi Vanvitelli” – AORN dei Colli
Napoli